Instabilité chronique de cheville après entorse : comprendre l’AMI et adapter la prise en charge
Votre patient a eu une entorse bénigne… et 18 mois plus tard, il se méfie toujours de sa cheville ?
Appui incertain, récidives, douleurs sourdes, instabilité fonctionnelle persistante ?
Vous n’êtes pas seul à constater ce phénomène.
Explorer aussi sur MonRFS : Hyperconnexion et sport : quand le cerveau saturé freine le mouvement (Chapitre 2/6)
À retenir en 30 secondes : L’instabilité chronique de cheville ne reflète pas seulement une lésion ligamentaire, mais des dysfonctionnements neuromusculaires (AMI) et psychophysiologiques persistants. Identifier les profils à risque (stress, sommeil perturbé, laxité) et adapter la rééducation permet d’éviter la chronicisation.
💡 Clé pratique : Pour les patients vulnérables, envisagez une immobilisation courte et une rééducation prolongée (6+ semaines) intégrant contrôle sensorimoteur et gestion du stress.
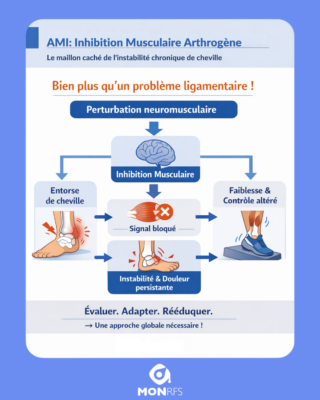
Instabilité chronique de cheville après entorse : AMI et rééducation
Un problème sous-estimé : l’instabilité persistante
Julien, 28 ans, coureur amateur, consulte 18 mois après une entorse de grade 1. Il a suivi une rééducation standard. Mais aujourd’hui encore, il ressent que sa cheville « flanche » dans les escaliers.
Ce tableau est fréquent. Et il remet en question l’approche basée uniquement sur la gravité lésionnelle.
La littérature récente pointe un facteur clé souvent négligé : l’inhibition musculaire arthrogène (AMI), un phénomène neuromusculaire qui perturbe la stabilité bien au-delà de la lésion ligamentaire.
AMI – inhibition musculaire arthrogène : réflexe du système nerveux central qui empêche la contraction volontaire d’un muscle, malgré une musculature intacte, suite à un traumatisme articulaire.
Aller plus loin (externe) : Exemple PubMed sur l’AMI du soléaire (Kim et al., 2024)
Les mécanismes en jeu : au-delà des ligaments
L’AMI, bien documentée dans les blessures du genou, affecte également la cheville. Après une entorse latérale aiguë :
- Le soléaire subit une inhibition réflexe bilatérale, compromettant la stabilité globale (Kim et al., 2024).
- Les muscles fibulaires, essentiels au contrôle latéral, montrent une activation réduite, même du côté sain (Wang et al., 2024).
Ces altérations persistent, favorisant l’instabilité chronique de cheville (CAI) (Thompson et al., 2023).
Facteurs aggravants : identifier les profils vulnérables
Tous les patients ne développent pas une CAI. Certains profils sont plus à risque :
| Facteur | Description | Impact |
|---|---|---|
| Charge mentale élevée | Anxiété, stress ou perfectionnisme | Amplifie l’AMI |
| Troubles du sommeil | PSQI >5 | Double le risque d’instabilité chronique |
| Laxité ligamentaire | Constitution articulaire souple | Aggrave les déséquilibres |
PSQI – Pittsburgh Sleep Quality Index : questionnaire utilisé pour évaluer la qualité du sommeil. Un score >5 indique un sommeil perturbé. Télécharger l’instrument PSQI (Université de Pittsburgh)
HADS – Hospital Anxiety and Depression Scale : échelle rapide pour dépister l’anxiété et la dépression. Document de référence INRS mentionnant l’HADS
Score de Beighton : outil clinique pour évaluer la laxité articulaire généralisée. Revue en accès libre (Beighton Score – aperçu et usages)
Repenser la prise en charge : une approche ciblée
Les recommandations actuelles privilégient une mobilisation précoce pour les entorses de grade 1. Pourtant, chez certains patients, cette stratégie favorise les récidives.
Une immobilisation relative (attelle, 2-3 semaines) peut réduire l’AMI et améliorer la stabilité perçue à 6 mois, sans compromettre la mobilité (Stirling, 2023 – effet d’immobilisation courte).
Pour les profils à risque, la rééducation doit intégrer :
- Entraînement sensorimoteur : exercices prolongés (minimum 6 semaines) sur plan instable pour restaurer l’équilibre (Silva et al., 2024).
- Stimulation neuromusculaire (NMES) : ciblée sur le fibulaire long pour booster le contrôle moteur (Zhang et al., 2024).
- Gestion psychophysiologique : prise en charge du stress et du sommeil pour optimiser la récupération (Gribble et al., 2025).
Une méta-analyse récente confirme que des programmes de rééducation de plus de 4 semaines améliorent significativement la fonction dans la CAI (Li et al., 2025).
En résumé
L’instabilité chronique de cheville n’est pas seulement un problème biomécanique : elle reflète des dysfonctionnements neuromusculaires et psychophysiologiques. Les soignants doivent :
- Évaluer systématiquement les facteurs de risque (sommeil, stress, laxité).
- Adapter la prise en charge, en envisageant une immobilisation ciblée et une rééducation prolongée.
- Intégrer les neurosciences pour prévenir la chronicisation.
L’instabilité de cheville, comme l’hyperconnexion, est une problématique clinique émergente. Réhabiliter le contrôle neuromusculaire et reconnaître les profils à risque est une piste prometteuse pour restaurer la fonction et la confiance des patients.
Et vous ?
Avez-vous déjà été confronté à ce type de récupération incomplète ?
Avez-vous adapté vos protocoles selon le profil du patient ?
Utilisez-vous des outils comme le PSQI ou le NMES dans vos suivis ?
Partagez vos retours terrain, vos stratégies, vos questions. Ce sont vos expériences qui font évoluer les pratiques.
🖋 Arnaud F. – Avec MonRFS, le savoir se partage
#cheville #instabilité #AMI #rééducationfonctionnelle
FAQ
Pourquoi une entorse légère (grade 1) peut-elle évoluer vers une instabilité chronique ?
Contrairement aux idées reçues, la gravité lésionnelle initiale ne prédit pas toujours l’évolution. L’inhibition musculaire arthrogène (AMI) crée un cercle vicieux : le système nerveux bloque la contraction musculaire normale, réduisant le contrôle articulaire, ce qui augmente le risque de nouvelles entorses et renforce la méfiance envers l’articulation. (Gribble et al., 2025).
Qu’est-ce que l’AMI et comment affecte-t-elle la cheville ?
L’AMI (inhibition musculaire arthrogène) est un réflexe protecteur du système nerveux qui empêche la contraction volontaire d’un muscle après un traumatisme articulaire. À la cheville, elle touche principalement le soléaire et les muscles fibulaires, compromettant la stabilité dynamique même après guérison des ligaments. (Kim et al., 2024).
Quels patients sont plus à risque de développer une instabilité chronique ?
Trois profils ressortent : (1) les personnes avec charge mentale élevée (anxiété, perfectionnisme), (2) celles souffrant de troubles du sommeil (PSQI >5, risque doublé), et (3) les individus avec laxité ligamentaire généralisée. Ces facteurs amplifient l’AMI et ralentissent la récupération neuromusculaire. (Gribble et al., 2025).
Faut-il immobiliser ou mobiliser précocement une entorse de grade 1 ?
La réponse n’est plus universelle. Pour les profils à risque, une immobilisation courte (2-3 semaines) peut réduire l’AMI sans compromettre la mobilité à moyen terme. Pour les autres, la mobilisation précoce reste pertinente. L’évaluation individuelle est essentielle. (Stirling, 2023).
Combien de temps doit durer la rééducation pour une instabilité chronique ?
Les programmes courts (<4 semaines) sont souvent insuffisants. Les études montrent que les protocoles de 6 semaines minimum, intégrant entraînement sensorimoteur, stimulation neuromusculaire et gestion psychophysiologique, donnent les meilleurs résultats fonctionnels à long terme. (Li et al., 2025).
Références
- Stirling, A. (2023). The Effect of Short-Term Ankle Immobilization on Joint Stiffness and Nervous System Function. Appalachian State University. [Accès libre]
- Gribble, P.A. et al. (2025). Targeting Arthrogenic Muscle Inhibition in Chronic Ankle Instability: A Narrative Review. Medicina. [PubMed]
- Kim, K.M. et al. (2024). Soleus Arthrogenic Muscle Inhibition Following Acute Lateral Ankle Sprain. Journal of Sport and Health Science. [PubMed]
- Li, H. et al. (2025). Effectiveness of Exercise Therapy on Chronic Ankle Instability: A Meta-Analysis. Scientific Reports. [Accès libre]
- Silva, R. et al. (2024). Rebuilding Stability: Exploring the Best Rehabilitation Methods for Chronic Ankle Instability. Sports. [Accès libre]
- Thompson, C. et al. (2023). Neuromuscular Alterations After Ankle Sprains. Journal of Athletic Training. [PubMed]
- Wang, L. et al. (2024). Bilateral Sensorimotor Impairments in Individuals with Unilateral Chronic Ankle Instability. Sports Medicine – Open. [Accès libre]
- Zhang, L. et al. (2024). Neuromuscular Electrical Stimulation Improves Frontal Ankle Motor Control in Individuals With Chronic Ankle Instability. American Journal of Physical Medicine & Rehabilitation. [PubMed]



